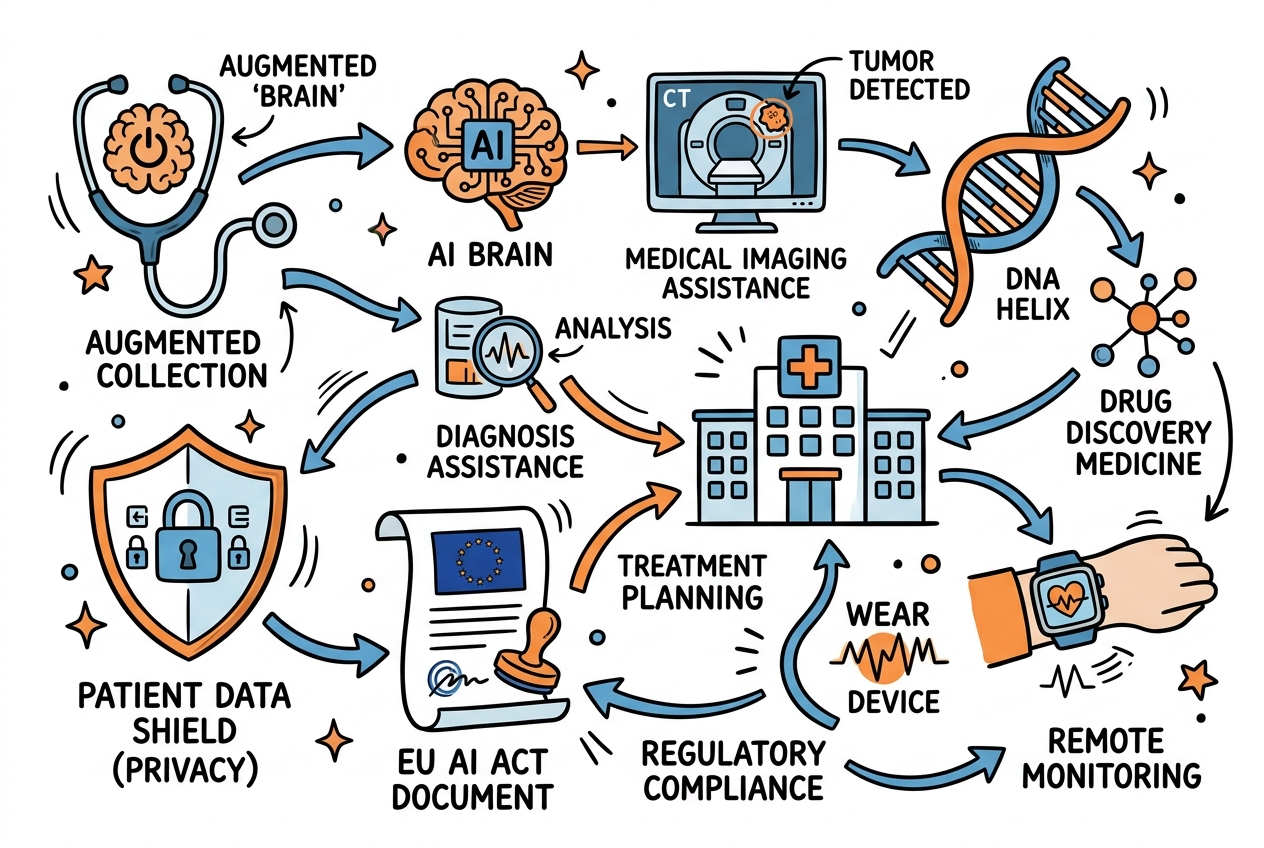
KI im Gesundheitswesen: Von Diagnostik bis Patientenversorgung
Lektion 1: Die KI-Revolution in der Medizin
Lernziel: Sie verstehen die aktüllen Einsatzfelder von KI im Gesundheitswesen und können deren Bedeutung einordnen.
Das Gesundheitswesen erlebt 2026 eine der tiefgreifendsten Transformationen seiner Geschichte. Künstliche Intelligenz ist nicht mehr nur ein Forschungsthema, sondern verändert aktiv die Art, wie Krankheiten erkannt, behandelt und verhindert werden. Bereits 45 Prozent der Deutschen nutzen KI-basierte Chatbots für gesundheitliche Fragen, und in Kliniken unterstützen KI-Systeme zunehmend die ärztliche Entscheidungsfindung.
Die Bandbreite der Anwendungen ist dabei enorm. In der Bildgebung erkennen KI-Algorithmen Tumore auf Röntgenbildern und MRT-Scans mit einer Genauigkeit, die erfahrene Radiologen erreicht oder sogar übertrifft. In der Genomik analysieren Systeme wie AlphaFold Proteinstrukturen und beschleunigen damit die Medikamentenentwicklung um Jahre. In der klinischen Entscheidungsfindung unterstützen Diagnostic Orchestrator-Systeme Ärzte bei komplexen Differentialdiagnosen und erreichen dabei Genauigkeiten von über 85 Prozent.
Besonders bemerkenswert ist die Entwicklung in der Prävention. KI-Systeme können anhand von Wearable-Daten (Herzfrequenz, Schlafmuster, Bewegung) Gesundheitsrisiken erkennen, bevor Symptome auftreten. Eine Studie des Deutschen Krebsforschungszentrums zeigt, dass KI-gestützte Screening-Programme die Früherkennung von Darmkrebs um 30 Prozent verbessern können.
| Einsatzfeld | Beispiel | Reifegrad 2026 |
|---|
| Bildgebung | Tumor-Erkennung in Röntgen/MRT | Klinischer Einsatz |
| Diagnostik | Differentialdiagnose-Assistenten | Pilotphase/Einsatz |
| Medikamentenentwicklung | Proteinstruktur-Vorhersage | Forschung/Einsatz |
| Prävention | Wearable-basierte Risikörkennung | Pilotphase |
| Verwaltung | Automatische Dokumentation | Breiter Einsatz |
Praxistipp: Wenn Sie im Gesundheitswesen tätig sind, beginnen Sie mit der KI-gestützten Dokumentation. Automatische Arztbriefe und Entlassungsberichte sparen sofort Zeit und sind regulatorisch unkritisch.
Zusammenfassung:
- KI verändert das Gesundheitswesen von der Diagnostik bis zur Prävention grundlegend
- Die Technologie hat in vielen Bereichen die Pilotphase verlassen und ist im klinischen Einsatz
- Prävention und Früherkennung bieten das größte gesellschaftliche Potenzial
Lektion 2: KI in der medizinischen Bildgebung
Lernziel: Sie kennen die wichtigsten KI-Anwendungen in der medizinischen Bildgebung und verstehen deren Funktionsweise.
Die medizinische Bildgebung ist das Feld, in dem KI bisher den größten klinischen Impact erzielt hat. Der Grund ist naheliegend: Bilder sind strukturierte Daten, und das Erkennen von Mustern in Bildern gehört zu den Kernstärken moderner neuronaler Netze. Was ein Radiologe in jahrelanger Ausbildung lernt, kann ein gut trainiertes KI-System in Sekunden leisten, und das ohne Ermüdung, auch nach dem hundertsten Bild am Tag.
In der Radiologie erkennen Systeme wie Lunit INSIGHT und Siemens AI-Rad Companion Lungenknoten, Frakturen und Hirnblutungen auf Röntgen- und CT-Aufnahmen. Diese Systeme arbeiten als "zweites Augenpaar": Sie analysieren jedes Bild und markieren auffällige Befunde, die der Radiologe dann überprüft. Studien zeigen, dass diese Zusammenarbeit zwischen Mensch und KI zu besseren Ergebnissen führt als jeder für sich allein.
In der Pathologie revolutioniert die digitale Bildanalyse die Gewebediagnostik. KI-Systeme können in digitalisierten Gewebeproben Krebszellen identifizieren und sogar den Tumortyp und die Aggressivität einschätzen. Das Unternehmen Paige.AI hat als erstes Unternehmen weltweit eine KI-basierte Pathologie-Lösung mit FDA-Zulassung auf den Markt gebracht.
Die Dermatologie profitiert ebenfalls stark: Apps wie SkinVision nutzen KI, um Hautveränderungen zu analysieren und potenziell gefährliche Melanome von harmlosen Muttermalen zu unterscheiden. Die Genauigkeit liegt bei über 90 Prozent und ist damit vergleichbar mit der eines erfahrenen Dermatologen.
Trotz aller Fortschritte bleibt ein wichtiger Grundsatz: KI ersetzt nicht den Arzt, sie unterstützt ihn. Die finale Diagnose und Therapieentscheidung liegt immer beim Menschen. Die KI liefert Hinweise, priorisiert und beschleunigt, aber der Arzt interpretiert, kontextualisiert und entscheidet.
Reflexionsfrage: In welchen Bereichen Ihres Arbeitsumfelds könnte eine "zweites Augenpaar" Funktion durch KI die Qualität verbessern?
Zusammenfassung:
- KI in der Bildgebung fungiert als "zweites Augenpaar" und verbessert die Befundqualität
- Radiologie, Pathologie und Dermatologie sind die am weitesten fortgeschrittenen Einsatzfelder
- Die Mensch-KI-Zusammenarbeit liefert bessere Ergebnisse als jeder einzeln
Lektion 3: Regulierung und EU AI Act im Gesundheitswesen
Lernziel: Sie verstehen die regulatorischen Anforderungen an KI im Gesundheitswesen und können Compliance sicherstellen.
Der Einsatz von KI im Gesundheitswesen unterliegt besonders strengen regulatorischen Anforderungen. Das ist nachvollziehbar: Wenn eine KI eine Diagnose unterstützt oder eine Behandlung empfiehlt, steht die Gesundheit von Menschen auf dem Spiel. Der EU AI Act, der ab August 2026 vollständig in Kraft tritt, stuft die meisten medizinischen KI-Anwendungen als Hochrisiko-Systeme ein und stellt damit besondere Anforderungen an Transparenz, Sicherheit und menschliche Aufsicht.
Die Klassifizierung als Hochrisiko-System bedeutet konkret: KI-Systeme in der medizinischen Diagnostik, Behandlungsplanung und Patientenüberwachung müssen ein umfassendes Qualitätsmanagementsystem nachweisen. Dazu gehören eine technische Dokumentation, die den gesamten Entwicklungsprozess beschreibt, ein Risikomanagementsystem nach dem Vorbild der ISO 14971 (Risikomanagement für Medizinprodukte) und regelmäßige Audits durch unabhängige Prüfstellen.
Zusätzlich greift die Medizinprodukteverordnung (MDR), die KI-basierte Software als Medizinprodukt einstuft, wenn sie diagnostische oder therapeutische Zwecke verfolgt. Die Kombination aus EU AI Act und MDR schafft einen doppelten regulatorischen Rahmen, der Hersteller und Betreiber vor erhebliche Herausforderungen stellt.
| Regulierung | Geltungsbereich | Kernforderung |
|---|
| EU AI Act | Alle KI-Systeme | Risikoklassifizierung, Transparenz |
| MDR | Software als Medizinprodukt | CE-Kennzeichnung, klinische Bewertung |
| DSGVO | Patientendaten | Datenschutz, Einwilligung |
| DiGA-Verordnung | Digitale Gesundheitsanwendungen | BfArM-Zulassung, Evidenznachweis |
Für Kliniken und IT-Verantwortliche bedeutet das: Vor der Einführung jeder KI-Anwendung muss geprüft werden, in welche Risikoklasse sie fällt, welche Dokumentationspflichten bestehen und ob der Anbieter die regulatorischen Anforderungen erfüllt. Ein gut strukturierter Beschaffungsprozess mit regulatorischer Checkliste spart hier viel Zeit und rechtliche Risiken.
Praxistipp: Erstellen Sie eine regulatorische Checkliste für KI-Beschaffung: Risikoklasse nach EU AI Act, MDR-Konformität, DSGVO-Compliance und ggf. DiGA-Zulassung. Diese vier Punkte decken 90% der relevanten Anforderungen ab.
Zusammenfassung:
- Der EU AI Act stuft die meisten medizinischen KI-Anwendungen als Hochrisiko ein
- MDR und EU AI Act bilden einen doppelten regulatorischen Rahmen
- Eine regulatorische Checkliste für die KI-Beschaffung ist unverzichtbar
Lektion 4: KI-gestützte Prävention und personalisierte Medizin
Lernziel: Sie kennen die Möglichkeiten der KI-gestützten Prävention und personalisierten Medizin und können deren Potenzial einschätzen.
Die größte Chance der KI im Gesundheitswesen liegt nicht in der Behandlung von Krankheiten, sondern in deren Verhinderung. Präventive KI-Systeme analysieren kontinuierlich Gesundheitsdaten und erkennen Risikofaktoren, bevor Symptome auftreten. Dieser Paradigmenwechsel von der reaktiven zur proaktiven Medizin könnte das Gesundheitssystem grundlegend verändern und Milliarden an Behandlungskosten einsparen.
Wearable-basierte Prävention ist bereits Realität. Smartwatches und Fitnessarmbänder erfassen Herzfrequenz, Herzrhythmus, Blutsauerstoff, Schlafqualität und Bewegungsmuster. KI-Algorithmen erkennen in diesen Datenströmen subtile Muster, die auf gesundheitliche Probleme hindeuten. Die Apple Watch kann beispielsweise Vorhofflimmern erkennen, noch bevor der Träger Symptome bemerkt. Google arbeitet an Algorithmen, die aus Hauttemperatur und Herzratenvariabilität Infektionskrankheiten im Frühstadium identifizieren.
Die personalisierte Medizin geht noch einen Schritt weiter. Hier werden genomische Daten, Laborwerte, Lebensstilfaktoren und Krankheitsgeschichte zu einem individüllen Gesundheitsprofil zusammengeführt. KI-Modelle können auf dieser Basis vorhersagen, welche Medikamente bei einem bestimmten Patienten am wirksamsten sind und welche Nebenwirkungen wahrscheinlich auftreten. In der Onkologie hat dieser Ansatz bereits zu deutlich besseren Behandlungsergebnissen geführt: Patienten erhalten gezielt die Therapie, die zu ihrem individüllen Tumorprofil passt.
Laut einer PwC-Studie könnten allein durch die KI-gestützte Früherkennung von Adipositas bei Kindern in den nächsten zehn Jahren rund 90 Milliarden Euro im Gesundheitssystem eingespart werden. Die Investition in präventive KI-Systeme rechnet sich also nicht nur medizinisch, sondern auch ökonomisch.
Reflexionsfrage: Welche präventiven Maßnahmen in Ihrem Umfeld könnten durch kontinuierliches, KI-gestütztes Monitoring verbessert werden?
Zusammenfassung:
- Präventive KI erkennt Gesundheitsrisiken, bevor Symptome auftreten
- Wearable-Daten und Genomik ermöglichen personalisierte Gesundheitsprofile
- Das Einsparpotenzial durch Prävention liegt im zweistelligen Milliardenbereich
Lektion 5: Datenschutz und Ethik bei Gesundheits-KI
Lernziel: Sie können ethische und datenschutzrechtliche Herausforderungen bei Gesundheits-KI identifizieren und Lösungsansätze benennen.
Gesundheitsdaten gehören zu den sensibelsten Daten überhaupt. Wenn KI-Systeme diese Daten verarbeiten, entstehen ethische und rechtliche Herausforderungen, die über die reine Technik weit hinausgehen. Der verantwortungsvolle Umgang mit Patientendaten ist nicht nur eine rechtliche Pflicht, sondern eine Voraussetzung für das Vertrauen der Patienten in KI-gestützte Medizin.
Die DSGVO setzt den rechtlichen Rahmen. Gesundheitsdaten fallen unter die besonderen Kategorien personenbezogener Daten (Art. 9 DSGVO) und dürfen nur mit ausdrücklicher Einwilligung oder auf Basis einer gesetzlichen Grundlage verarbeitet werden. Für KI-Training bedeutet das: Entweder müssen die Daten anonymisiert werden (was bei medizinischen Daten besonders schwierig ist) oder es muss eine informierte Einwilligung der Patienten vorliegen.
Federated Learning bietet hier einen vielversprechenden Lösungsansatz. Bei dieser Technik verlassen die Patientendaten niemals das Krankenhaus. Stattdessen wird das KI-Modell dezentral trainiert: Jede Klinik trainiert das Modell mit ihren eigenen Daten, und nur die anonymisierten Modellupdates werden zusammengeführt. So kann ein KI-System von den Daten vieler Kliniken lernen, ohne dass Patientendaten ausgetauscht werden.
Die ethischen Herausforderungen gehen über den Datenschutz hinaus. KI-Systeme können Bias enthalten, wenn ihre Trainingsdaten nicht repräsentativ sind. Ein Hautkrebs-Erkennungsalgorithmus, der überwiegend mit Bildern von heller Haut trainiert wurde, kann bei dunkler Haut deutlich schlechtere Ergebnisse liefern. Solche Verzerrungen zu erkennen und zu korrigieren ist eine ethische Pflicht, die in den Entwicklungsprozess integriert werden muss.
| Herausforderung | Risiko | Lösungsansatz |
|---|
| Datenschutz | Patientendaten-Leak | Federated Learning, Differential Privacy |
| Bias | Benachteiligung von Gruppen | Diverse Trainingsdaten, Fairness-Audits |
| Transparenz | "Black Box" Diagnosen | Explainable AI (XAI), Entscheidungsbegründungen |
| Verantwortung | Haftung bei Fehldiagnosen | Klare Mensch-in-the-Loop Prozesse |
Praxistipp: Führen Sie vor der Einführung einer medizinischen KI immer einen Fairness-Check durch. Testen Sie das System mit Daten verschiedener Altersgruppen, Geschlechter und Ethnien und dokumentieren Sie die Ergebnisse transparent.
Zusammenfassung:
- Gesundheitsdaten erfordern besonders hohe Datenschutzstandards nach DSGVO Art. 9
- Federated Learning ermöglicht KI-Training ohne Datenaustausch zwischen Kliniken
- Bias-Prüfung und Transparenz sind ethische Pflichten bei medizinischer KI
Lektion 6: Implementierungsstrategien für Kliniken und Praxen
Lernziel: Sie können einen praxistauglichen Einführungsplan für KI im Gesundheitswesen erstellen.
Die Einführung von KI im Gesundheitswesen scheitert selten an der Technologie, sondern an der Umsetzung. Ärzte, Pflegekräfte und Verwaltungspersonal müssen mitgenommen werden. Die IT-Infrastruktur muss vorbereitet sein. Und die regulatorischen Anforderungen müssen von Anfang an berücksichtigt werden. Ein strukturierter Implementierungsansatz ist daher entscheidend.
Phase 1: Quick Wins identifizieren (Monat 1-3) Beginnen Sie mit Anwendungen, die sofort Nutzen stiften und regulatorisch unkritisch sind. Automatische Arztbrieferstellung, intelligente Terminplanung und KI-gestützte Kodierung (ICD/OPS) sind ideale Startprojekte. Sie sparen dem Personal Zeit, erfordern keine CE-Kennzeichnung und schaffen positive Erfahrungen mit KI.
Phase 2: Klinische Pilotprojekte (Monat 4-8) Wählen Sie ein klinisches Einsatzfeld für ein Pilotprojekt. Bildgebende Diagnostik bietet sich besonders an, weil hier der Nutzen messbar ist und CE-zertifizierte Produkte verfügbar sind. Definieren Sie klare Erfolgskriterien (z.B. Zeitersparnis pro Befund, Erkennungsrate) und evaluieren Sie über mindestens drei Monate.
Phase 3: Skalierung und Integration (Monat 9-12) Auf Basis der Piloterkenntnisse wird entschieden, welche Anwendungen in den Regelbetrieb überführt werden. Jetzt werden auch Schnittstellen zu bestehenden Systemen (KIS, PACS, LIS) aufgebaut und das Personal systematisch geschult.
Ein entscheidender Erfolgsfaktor ist das Change Management. Ärzte reagieren auf KI-Systeme oft skeptisch, besonders wenn sie das Gefühl haben, dass ihre Expertise infrage gestellt wird. Erfolgreiche Implementierungen betonen daher die Assistenzfunktion der KI: Sie unterstützt und entlastet, ersetzt aber nicht. Einbindung der Anwender von Anfang an, transparente Kommunikation und die Möglichkeit, Feedback zu geben, sind wesentliche Bausteine.
Praxistipp: Benennen Sie in jeder Abteilung einen "KI-Champion", der als Ansprechpartner dient und Kollegen bei der Nutzung unterstützt. Diese Multiplikatoren sind der Schlüssel zu einer erfolgreichen Einführung.
Zusammenfassung:
- Ein Drei-Phasen-Modell (Quick Wins, Piloten, Skalierung) strukturiert die Einführung
- Regulatorisch unkritische Anwendungen schaffen schnelle Erfolgserlebnisse
- Change Management und KI-Champions sind entscheidende Erfolgsfaktoren